Dormirse de golpe durante una conversación. Quedarse sin fuerza en las piernas al reír. Soñar despierto en medio del día.
Estas no son escenas de una película, sino parte de la vida cotidiana de alguien con narcolepsia, un trastorno del sueño tan real como poco comprendido.
La narcolepsia no es solo “tener mucho sueño”. Es una condición neurológica compleja que puede afectar el trabajo, las relaciones y hasta la seguridad personal. A menudo se confunde con pereza, falta de motivación o incluso con depresión. Pero detrás de esos síntomas hay un desorden cerebral que merece comprensión y apoyo, no juicio.
En este artículo vamos a explicarte qué es la narcolepsia, cuáles son sus síntomas, qué la causa y cómo se trata. Todo con información clara, científica y empática. Si tú o alguien cercano ha sentido un cansancio inexplicable, ataques de sueño en momentos inoportunos o episodios extraños al dormir… esta guía es para ti.
¿Qué es la narcolepsia?
La narcolepsia es un trastorno neurológico crónico que afecta la forma en que el cerebro regula los ciclos de sueño y vigilia. No es lo mismo que estar cansado. Quien la padece puede quedarse dormido en momentos inesperados, como en una reunión, manejando o comiendo.
Se estima que en el mundo hasta 1 de cada 2,000 personas la vive, aunque muchas no tienen diagnóstico. En México, aún hay poco conocimiento sobre esta condición, y eso hace que se confunda con pereza, aburrimiento o incluso con depresión.
Lo que realmente ocurre es que el cerebro de una persona con narcolepsia pierde la capacidad de mantener la vigilia estable. Esto se debe a la pérdida de unas neuronas muy específicas que producen hipocretina, también conocida como orexina.
La narcolepsia no es causada por malos hábitos ni falta de fuerza de voluntad. Es una condición real, con causas biológicas, y requiere comprensión médica y social.
En resumen: la narcolepsia es cuando tu cerebro decide que es hora de dormir… aunque tú no estés de acuerdo.
¿Cuáles son los síntomas de la narcolepsia?

La narcolepsia no se ve igual en todas las personas, pero suele seguir un patrón. El síntoma más común es una somnolencia excesiva durante el día, incluso después de haber dormido bien por la noche. No es simple cansancio: es una necesidad urgente de dormir, imposible de resistir.
Otra señal clave es la cataplejía: una pérdida repentina del tono muscular que ocurre mientras estás despierto. Puede durar unos segundos y se detona casi siempre por emociones intensas como la risa, la sorpresa o el enojo. Imagina que al reírte, tus rodillas se doblan y no puedes sostenerte. Así se siente.
También están las alucinaciones hipnagógicas, que ocurren al quedarte dormido, y las alucinaciones hipnopómpicas, al despertar. Son imágenes o sonidos muy vívidos que parecen reales y que pueden provocar miedo o confusión.
Muchos pacientes también experimentan parálisis del sueño: un momento en el que estás consciente pero no puedes moverte ni hablar, justo al dormirte o al despertar. Es aterrador, aunque no representa un daño físico.
Por último, algunas personas viven una fragmentación severa del sueño nocturno. Se despiertan muchas veces sin razón aparente, y eso empeora su cansancio durante el día.
Resumen de los síntomas más comunes:
- Somnolencia diurna excesiva
- Cataplejía (pérdida súbita de fuerza al sentir emociones)
- Alucinaciones hipnagógicas o hipnopómpicas
- Parálisis del sueño
- Sueño nocturno fragmentado
No todas las personas con narcolepsia presentan todos estos síntomas. Pero si alguno de ellos ocurre con frecuencia, vale la pena consultar a un especialista en sueño.
¿Cuáles son las causas de la narcolepsia?
Aunque los síntomas de la narcolepsia son visibles, la causa ocurre dentro del cerebro, en una zona profunda que regula cuándo dormimos y cuándo estamos despiertos.
La mayoría de los casos de narcolepsia tipo 1 se deben a la pérdida de neuronas que producen hipocretina (también llamada orexina), una sustancia que ayuda a mantenernos despiertos y alerta. Sin esta molécula, el cuerpo pierde el equilibrio entre sueño y vigilia.
Pero, ¿por qué se pierden esas neuronas? Todo indica que se trata de un proceso autoinmune: el sistema inmune confunde a las neuronas productoras de hipocretina con una amenaza y las ataca por error. Este daño es irreversible.
Algunos eventos que podrían activar este ataque autoinmune incluyen infecciones virales como la influenza tipo H1N1 y, en raros casos, ciertas vacunas. Esto se conoce como mimetismo molecular: el cuerpo crea defensas contra un virus, pero esas defensas también dañan células sanas porque “se parecen”.
Además, hay una predisposición genética. Más del 90 % de las personas con narcolepsia tipo 1 comparten un marcador genético llamado HLA-DQB1*0602, aunque tenerlo no garantiza desarrollar la enfermedad.
La narcolepsia tipo 2, por otro lado, no siempre presenta esta pérdida de hipocretina ni el mismo perfil autoinmune. Su causa aún no está completamente clara, pero también se investiga un posible origen inflamatorio o genético.
En resumen:
La narcolepsia tipo 1 ocurre cuando el sistema inmune destruye células clave del cerebro. En la tipo 2, el origen aún es incierto, pero sigue bajo estudio.
Tipos de narcolepsia
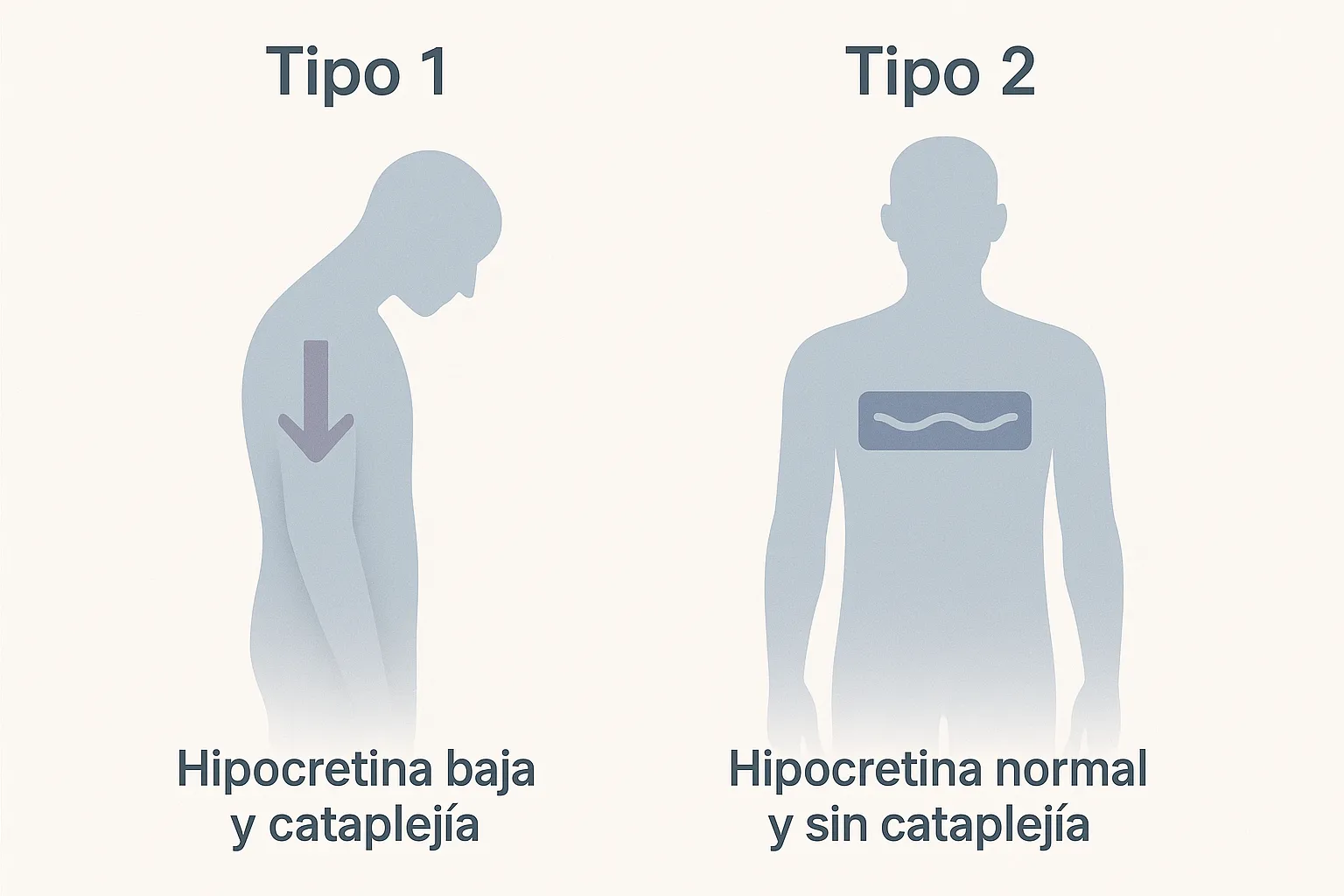
No todas las personas con narcolepsia la viven igual. De hecho, existen dos tipos distintos, con diferencias importantes en sus síntomas y en cómo afecta el cuerpo.
Narcolepsia tipo 1 (con cataplejía)
Este tipo aparece cuando, además del sueño excesivo, la persona también sufre cataplejía: una pérdida repentina de fuerza muscular causada por emociones como la risa o el enojo. Por ejemplo, alguien puede reírse y de pronto sentir que sus piernas no lo sostienen.
La ciencia ha descubierto que estas personas tienen muy poca cantidad de una sustancia clave en el cerebro llamada hipocretina, que es la que nos ayuda a mantenernos despiertos.
Este tipo de narcolepsia también suele estar relacionado con un marcador genético específico, pero eso no significa que se herede directamente.
Narcolepsia tipo 2 (sin cataplejía)
En este caso, la persona tiene mucho sueño durante el día, pero no sufre cataplejía. Es decir, no pierde fuerza muscular por emociones. Además, su nivel de hipocretina suele estar normal.
Muchas veces, este tipo puede pasar desapercibido, porque se confunde con otros problemas como el insomnio, la fatiga o incluso la depresión.
¿Y cuál es más común?
La tipo 1 se detecta con más facilidad, porque los síntomas son más evidentes. Pero eso no significa que la tipo 2 sea menos real o menos seria. Solo que, en muchos casos,
tarda más en diagnosticarse
¿Cómo se diagnostica la narcolepsia?
Diagnosticar la narcolepsia no es tan simple como hacer una pregunta o revisar una radiografía. Muchas personas pasan años sin saber qué tienen, porque los síntomas se parecen a los de otras condiciones como la depresión, la apnea del sueño o el insomnio.
El primer paso es acudir con un especialista en medicina del sueño. A partir de ahí, pueden usarse dos pruebas clave:
1. Polisomnografía nocturna (PSG)
Es un estudio que se realiza mientras duermes, normalmente en una clínica del sueño.
Se registran tus ondas cerebrales, movimientos, respiración y ritmo cardíaco.
Sirve para descartar otros trastornos, como apnea.
2. Test de Latencia Múltiple del Sueño (TLMS)
Este examen se realiza al día siguiente de la polisomnografía. Te pide dormir varias siestas cortas durante el día, mientras se mide qué tan rápido te duermes y si entras en sueño REM demasiado pronto.
Las personas con narcolepsia suelen dormirse en menos de 8 minutos y entrar en sueño REM en al menos dos siestas. Este patrón no es normal.
En algunos casos, también se puede hacer un análisis del líquido que rodea al cerebro (líquido cefalorraquídeo) para medir los niveles de hipocretina.
Si el nivel es muy bajo, eso confirma la narcolepsia tipo 1.
Importante:
Estos estudios solo pueden interpretarse correctamente por especialistas. No te autodiagnostiques. Dormirse mucho no siempre significa narcolepsia, pero si algo no se siente bien, vale la pena investigar.
¿La narcolepsia puede causar la muerte?

Esta es una pregunta frecuente, muy válida, y que merece una respuesta clara:
la narcolepsia no es una enfermedad mortal por sí misma, pero sí puede aumentar el riesgo de sufrir accidentes graves si no está bien diagnosticada o tratada.
¿A qué se refiere ese riesgo?
Las personas con narcolepsia pueden quedarse dormidas de forma súbita en situaciones cotidianas, incluso mientras manejan, cruzan una calle o están en una reunión importante. Esto no es pereza, es una desconexión involuntaria del sistema de alerta del cerebro.
Si no se han tomado medidas, como siestas programadas, tratamiento farmacológico o restricciones médicas específicas, estos episodios pueden provocar accidentes de tránsito, caídas, o incluso lesiones laborales serias.
¿Puede provocar la muerte directamente?
No. La narcolepsia no causa la muerte de forma directa, como sí lo haría una enfermedad degenerativa o infecciosa grave.
No afecta órganos vitales ni el sistema cardiovascular de forma letal.
Lo que sí ocurre, en algunos casos extremos, es que la combinación de:
- Fatiga crónica no tratada
- Trastornos del ánimo asociados (como depresión)
- Aislamiento social o laboral
…puede generar un círculo de deterioro emocional o riesgo indirecto si no se brinda el acompañamiento adecuado.
Entonces, ¿es peligrosa?
Puede serlo si no se trata correctamente.
Pero con diagnóstico a tiempo, tratamiento médico y apoyo emocional, las personas con narcolepsia pueden tener una vida larga, productiva y satisfactoria, sin riesgos mayores que los de cualquier otra persona.
Lo importante
La clave no es tener miedo, sino entender la condición, tomar decisiones informadas y buscar ayuda profesional.
Cuanto más temprano se atienda, menor será el riesgo de complicaciones.
¿Cómo se trata la narcolepsia?

Aunque no existe una cura definitiva, hoy sabemos que la narcolepsia sí puede tratarse con éxito. Lo más importante es entender que el tratamiento es personalizado: lo que le funciona a una persona puede no servirle a otra.
Enfoque combinado: medicamentos + estilo de vida
El tratamiento más efectivo suele combinar:
- Medicamentos recetados por un especialista
- Cambios en los hábitos diarios
- Acompañamiento psicológico o emocional en algunos casos
Este enfoque no busca “curar” la narcolepsia, sino reducir sus efectos y devolverle al paciente mayor control sobre su día a día.
Medicamentos disponibles
Entre las opciones farmacológicas más comunes se encuentran:
- Modafinilo y otros agentes promotores de vigilia: ayudan a mantenerse despierto durante el día.
- Antidepresivos tricíclicos o inhibidores selectivos de recaptura de serotonina (ISRS): se usan para tratar síntomas como la cataplejía, parálisis del sueño o alucinaciones hipnagógicas.
- Oxybato de sodio: especialmente útil para personas con narcolepsia tipo 1, ya que mejora el sueño nocturno y reduce la somnolencia diurna.
El ajuste de dosis y combinaciones debe hacerse siempre bajo supervisión médica especializada.
Cambios en el estilo de vida
Algunas estrategias no farmacológicas que han demostrado ser útiles:
- Siestas planeadas durante el día (10 a 20 minutos), para prevenir ataques repentinos de sueño.
- Rutina de sueño constante, con horarios fijos para dormir y despertar.
- Reducir alcohol y cafeína, especialmente por la tarde.
- Ejercicio regular, preferentemente antes de la tarde.
Estos cambios no sustituyen el tratamiento médico, pero mejoran su eficacia.
Apoyo emocional
La narcolepsia puede afectar la autoestima, la vida social y el desempeño laboral o escolar. Muchas personas experimentan frustración o incomprensión por parte de su entorno.
El acompañamiento psicológico, grupos de apoyo y la educación a la familia o compañeros de trabajo pueden ser de gran ayuda para reducir el estigma y mejorar la calidad de vida.
¿Cómo afecta la narcolepsia en la vida real?

Tener narcolepsia no solo significa sentir sueño durante el día. También puede afectar relaciones, trabajo, escuela y autoestima. Para muchas personas, lo más difícil no es la somnolencia… sino que los demás no lo entienden.
“¡Qué suerte! Ojalá yo pudiera dormir en el trabajo” (es una frase común).
Pero para quien tiene narcolepsia, esto no es descanso, es pérdida de control.
Dificultades comunes en el día a día
- Falta de concentración o memoria, sobre todo cuando hay mucho sueño.
- Inestabilidad emocional, como irritabilidad o tristeza, debido al cansancio acumulado.
- Dudas sobre la propia capacidad, que pueden afectar la confianza personal.
- Miedo a dormirse en momentos inapropiados, como en una reunión o al cruzar la calle.
- Malentendidos con amigos, pareja o jefes, que piensan que la persona es floja o poco comprometida.
La narcolepsia no se ve desde fuera, pero puede sentirse como un muro invisible que frena muchas cosas.
¿Qué ayuda a adaptarse mejor?
No hay fórmula mágica, pero sí estrategias que ayudan a recuperar seguridad y bienestar:
- Explicar a tu entorno lo que es la narcolepsia, usando recursos sencillos (como este artículo).
- Organizar actividades importantes en los horarios de más energía (suele ser por la mañana).
- Hacer pausas breves cada 90 minutos, para prevenir el “bloqueo mental”.
- Aprovechar siestas programadas, incluso si son de solo 10 minutos.
- Buscar espacios donde te sientas validado: grupos de apoyo, terapia, o una comunidad comprensiva.
Según Dauvilliers y colegas, muchas personas mejoran su calidad de vida cuando comprenden mejor su condición y diseñan su día a su favor.
“Tengo narcolepsia. ¿Puedo tener una vida normal?”
Sí. Pero probablemente necesitarás hacer ajustes, comunicar tus necesidades y tener más paciencia contigo mismo.
La narcolepsia no define quién eres. Solo es una parte más de tu historia.
Y con el tratamiento adecuado, puedes seguir haciendo lo que amas, sin perder tu independencia ni tu identidad.
Preguntas frecuentes
¿La narcolepsia puede causar la muerte?
No. La narcolepsia no es mortal por sí sola, pero puede aumentar el riesgo de accidentes si no se trata adecuadamente. Por eso es tan importante el diagnóstico temprano, el tratamiento médico y los hábitos de prevención.
¿Es lo mismo narcolepsia que mucho sueño?
No exactamente.
Sentir sueño ocasional por estrés o desvelo no significa tener narcolepsia. La diferencia es que en la narcolepsia el cerebro pierde el control natural del ciclo de sueño y vigilia, provocando episodios de sueño incontrolables incluso después de dormir bien.
¿Cómo saber si tengo narcolepsia?
Algunas señales de alerta:
- Somnolencia excesiva durante el día, todos los días
- Episodios de sueño repentinos en momentos inapropiados
- Alucinaciones al dormir o despertar
- Parálisis del sueño
- Pérdida súbita de fuerza (cataplejía)
Si identificas más de una, es buena idea consultar con un especialista del sueño.
¿Qué pasa si no se trata la narcolepsia?
Puede afectar tu memoria, atención, estado de ánimo, relaciones y seguridad física. También aumenta el riesgo de aislamiento social, bajo rendimiento escolar o laboral, e incluso accidentes.
Por eso es clave buscar diagnóstico y tratamiento temprano, para recuperar tu calidad de vida.
¿Los medicamentos curan la narcolepsia?
No, no hay cura definitiva, pero sí tratamientos que mejoran mucho los síntomas.
Incluyen medicamentos para mantenerse despierto, controlar la cataplejía y mejorar el sueño nocturno.
¿Es seguro manejar si tengo narcolepsia?
Depende de cada caso. Algunas personas con tratamiento bien controlado pueden conducir con normalidad. Otras deben evitarlo, sobre todo si tienen ataques frecuentes de sueño.
Un especialista puede ayudarte a tomar esa decisión de forma segura.
¿Es hereditario?
Existe un componente genético, pero no es una enfermedad hereditaria directa. Tener un familiar con narcolepsia aumenta el riesgo ligeramente, pero no garantiza que desarrollarás la condición.
¿Hay formas naturales de mejorar los síntomas?
Sí. Aunque los medicamentos son clave, muchos pacientes mejoran al:
- Tomar siestas programadas
- Mantener horarios de sueño estables
- Hacer ejercicio con regularidad
- Reducir cafeína y alcohol
Estos hábitos no sustituyen el tratamiento, pero lo hacen más efectivo.
Vivir bien con narcolepsia es posible
La narcolepsia no define quién eres. Tampoco tiene que limitar tu vida.
Aunque es una condición crónica, hoy sabemos más que nunca cómo detectarla, tratarla y adaptarnos a ella. Gracias a los avances médicos, a los nuevos tratamientos y a una mayor conciencia social, cada vez más personas logran retomar sus proyectos, relaciones y bienestar emocional sin que el sueño se interponga en el camino.
Vivir con narcolepsia implica aprender a escucharte, a cuidarte y a rodearte de herramientas (y personas) que te ayuden. Tener un diagnóstico no es el final: es el comienzo de una nueva etapa con más claridad y control.
Si te sentiste identificado con los síntomas que leíste en este artículo o si conoces a alguien que podría estar pasando por lo mismo, consultar a un especialista en sueño puede cambiarlo todo. No estás solo. Hay soluciones, y puedes volver a vivir con energía, seguridad y tranquilidad.
Dormir mejor no es un lujo. Es una necesidad que mereces atender.
Referencias
- Ohayon, M. M., & Dauvilliers, Y. (2002). Prevalence of narcolepsy symptomatology and diagnosis in the general population. Sleep, 25(2), 153–159. https://pubmed.ncbi.nlm.nih.gov/11902424/
- Thannickal, T. C., Siegel, J. M., et al. (2000). Reduced number of hypocretin neurons in human narcolepsy. Neuron, 27(3), 469–474. https://doi.org/10.1016/S0896-6273(00)00058-1
- American Academy of Sleep Medicine. (2014). International Classification of Sleep Disorders (3rd ed.). https://learn.aasm.org/Public/Catalog/Details.aspx?id=jNA6rS2LsnHe3%2BI6BdI5fw%3D%3D
- Barateau, L., Lopez, R., Franchi, J. A., & Dauvilliers, Y. (2018). Hypersomnolence and narcolepsy: A practical review of the diagnosis and treatment. Sleep Medicine Clinics, 13(4), 423–436. https://doi.org/10.1016/j.jsmc.2018.08.003
- Kornum, B. R., et al. (2019). Autoimmunity to hypocretin and molecular mimicry to flu in type 1 narcolepsy. Proceedings of the National Academy of Sciences, 116(41), 20818–20824. https://doi.org/10.1073/pnas.1818150116
- Mignot, E., et al. (2001). The role of cerebrospinal fluid hypocretin measurement in the diagnosis of narcolepsy and other hypersomnias. Archives of Neurology, 58(10), 1553–1556. https://doi.org/10.1001/archneur.58.10.1553
- Mignot, E. (1998). Genetic and familial aspects of narcolepsy. Neurology, 50(Suppl 1), S16–S22.
- Bassetti, C. L., et al. (2019). Narcolepsy—clinical spectrum, aetiopathophysiology, diagnosis and treatment. Nature Reviews Neurology, 15(9), 519–539. https://doi.org/10.1038/s41582-019-0226-9
- American Academy of Sleep Medicine. (2023). Diagnostic and Coding Manual of Sleep Disorders (ICSD-3 update). https://learn.aasm.org
- Dauvilliers, Y., Arnulf, I., & Mignot, E. (2021). Narcolepsy: current treatment and management. The Lancet Neurology, 20(10), 911–923.
- Thorpy, M. J., & Krieger, A. C. (2014). Delays in the diagnosis of narcolepsy. Journal of Clinical Sleep Medicine, 10(10), 1045–1047.
- Thorpy, M. J. (2015). Understanding and diagnosing narcolepsy. Current Treatment Options in Neurology, 17(5), 347–355.



.jpg)

